Igor Chiminacio
Ginecologista especialista em endoscopia ginecológica e videocirurgia (RQE 199), preceptor de videocirurgia da residência médica do Hospital São Lucas de Pato Branco, membro da AAGL e WES World Endometriosis Society, Fellow International School of Surgical Anatomy, Verona Itália. Diretor da Sogipa.
Qual a definição mais atual para a endometriose? Qual o melhor conceito sobre a doença?
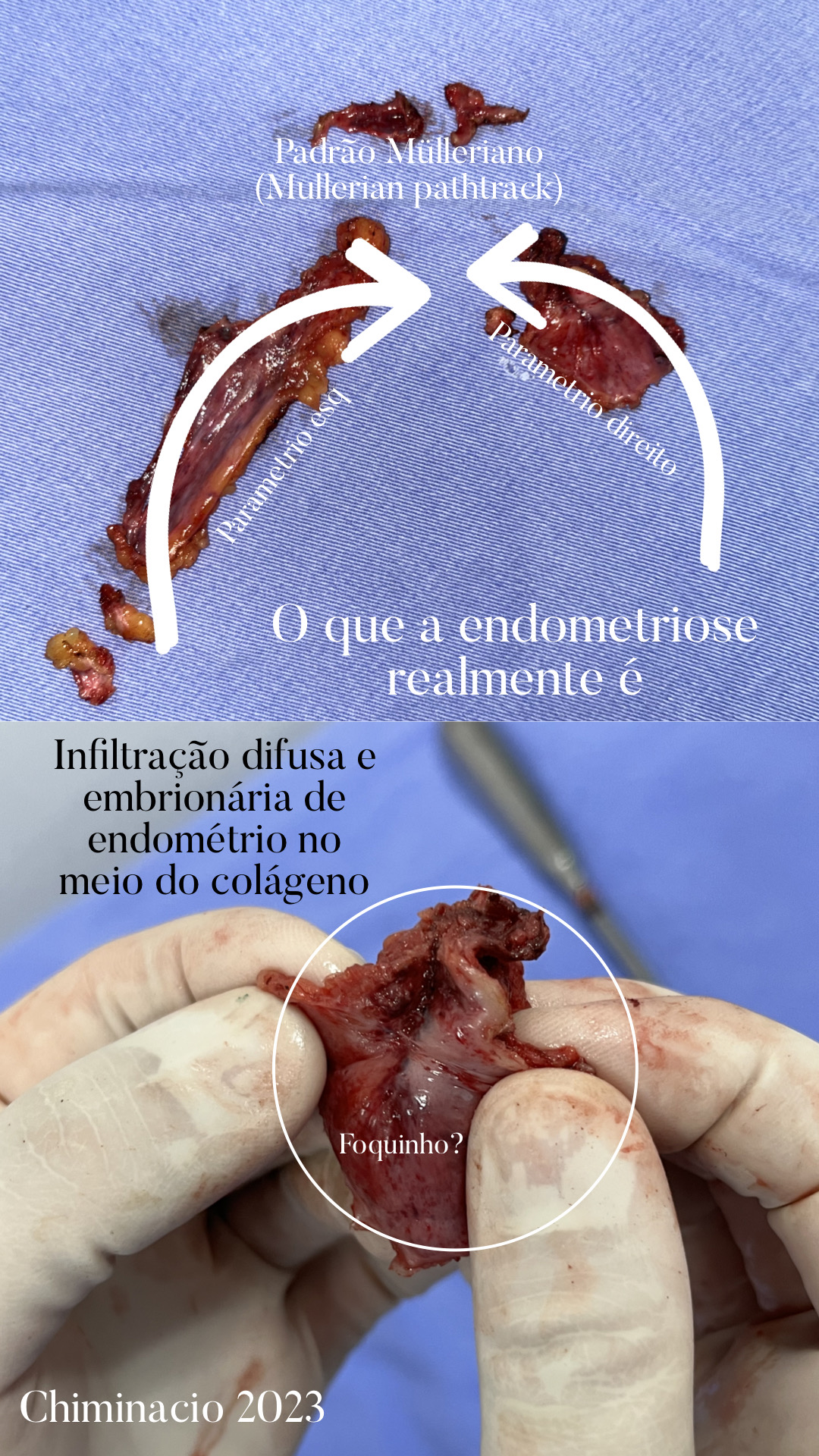
O conceito genético embrionário é o que melhor define a endometriose. Ao contrário da definição do médico legista John Sampson de 1927, de que ela era causada pela menstruação retrograda, isso não foi capaz de gerar uma explicação plausível ao longo do tempo, muito menos um tratamento adequado e eficaz para doença, e ainda direcionou a medicina para tratamentos equivocados e danosos. Todo ginecologista deve entender o conceito embrionário e os estudos de dois médicos americanos, o Dr David Redwine e o Dr Ronald Batt. Desde os anos 1980 e 90 eles defendem que a endometriose não é causada pela menstruação retrógrada, e também não deveria ser cauterizada por exemplo, e sim removida1,2. Os exames de ressonância magnética tiveram papel fundamental em mostrar na atualidade o que realmente é a infiltração do endométrio ectópico da endometriose. Ele está nas camadas profundas da pelve desde que a mulher nasce. Inicialmente microscópico, vai crescendo durante a vida na forma de hematomas espontâneos, que acompanham o sangramento do endométrio tópico dentro do útero no decorrer do ciclo hormonal, a cada mês, desde a menarca. A endometriose na verdade se assemelha muito a uma “mancha” de nascença que repetidamente, a cada menstruação, provoca um sangramento espontânea no meio do colágeno da pelve, em duas camadas específicas ou fascias. Uma delas é a fáscia hipogástrica e a outra a fáscia pré sacral. Essa última está acima dos nervos somáticos, responsáveis pela sensibilidade tátil e dolorosa de toda região genital e dos membros inferiores. Os sangramentos espontâneos geram hematomas no permeio do tecido conjuntivo, não somente na superfície do peritônio, e serão sempre vistos pelo corpo como “machucados” espontâneos, e irão gerar viárias reações. A primeira destas reações é a inflamação aguda a cada menstruação, com dor e cólica menstrual. A segunda a reação é imunológica, local e sistêmica, uma espécie de tempestade inflamatória, repetida a cada mês, e a terceira é a cicatrização e a fibrose, que vai levar a retensão das fascias da pelve com perda da elasticidade e mobilidade dos nervos pélvicos, e um fenômeno chamado em inglês de entrapment nervoso4,5. A reação inflamatória local e sistêmica é a principal responsável pela infertilidade em 40% dos casos, e isso ocorre principalmente pela inflamação cruzada, ou cross talk imunológico6, entre o endométrio ectópico da endometriose e o tópico dentro do útero, responsável pela nidação do embrião fecundado7. Isso leva a também uma disfunção endometrial crônica relacionado ao padrão menstrual, por isso ser mais difícil o controle do ciclo menstrual e levar a amenorreia as mulheres portadoras da doença8.
Baseado nisso, existe um padrão de acomentimento da endometriose no corpo?
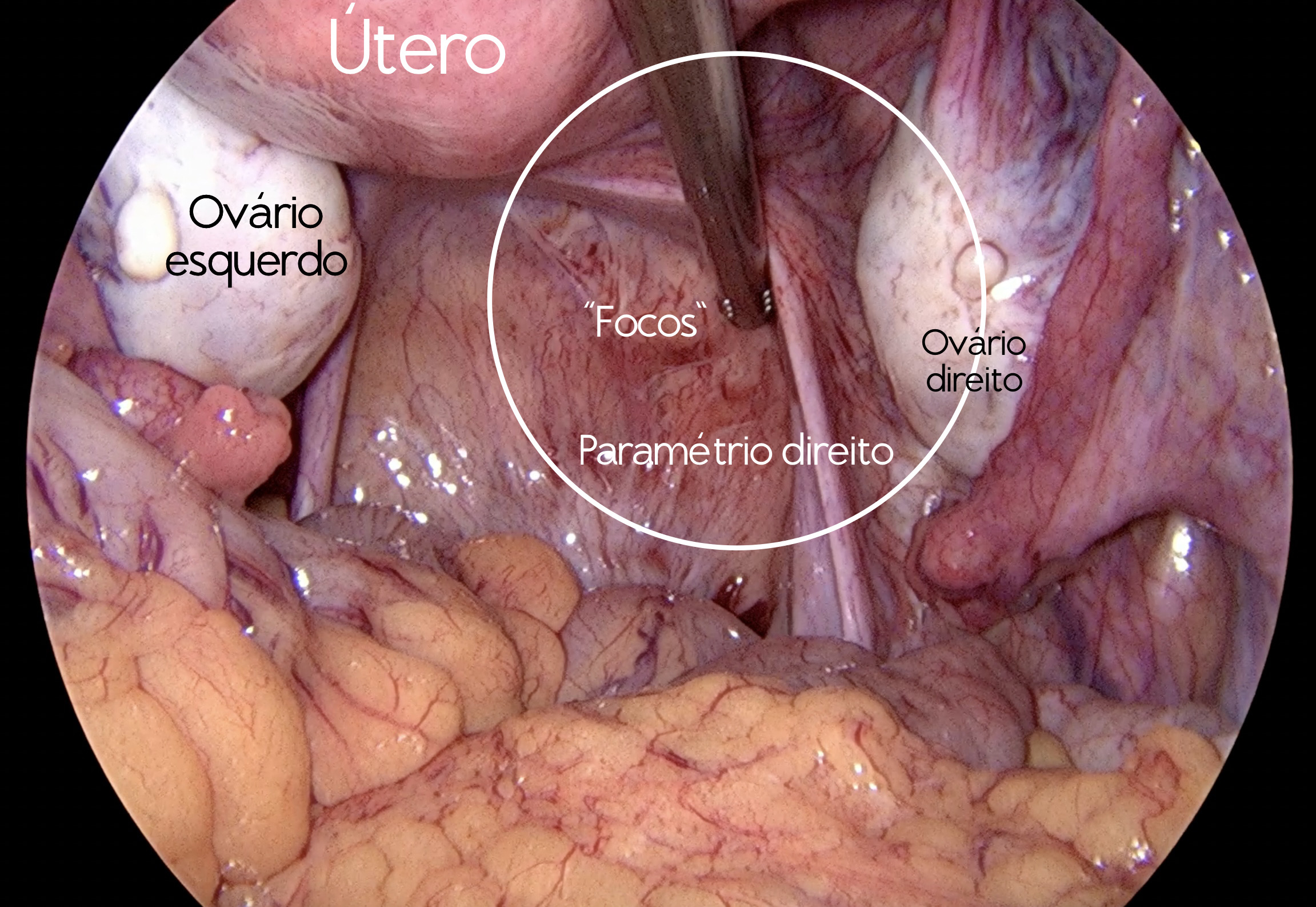
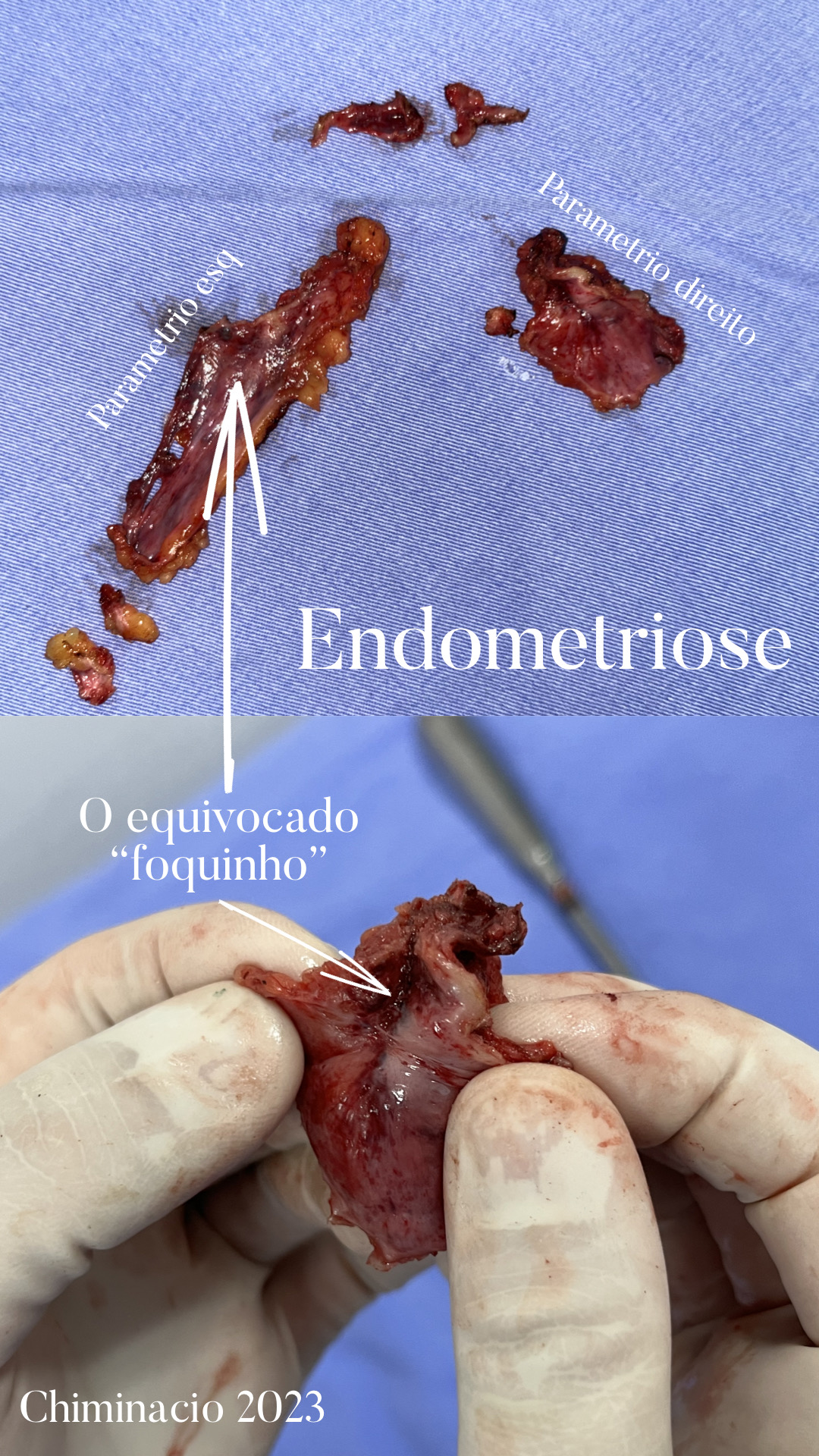
Sim, baseado nos estudos de embriologia, a endometriose deveria ser melhor classificada como um defeito dos ductos de Müller, para alguns autores, uma Mullerianose2,9. Ela é um defeito de formação dessa estrutura embrionária, que deixa “migalhas” de endométrio ectópico ao longo do caminho do ducto de Müller, ou ducto paramesonéfrico, na formação do útero, das trompas, dos ureteres e terço superior da vagina. Este evento, ou mal formação, ocorre ao mesmo tempo em que está havendo a formação do intestino grosso (cólon) e a rotação do mesmo em um processo chamado de gastrulação, e isso explica a presença de endometriose em maior frequência em uma região mais baixa na pelve a à esquerda (paramétrio esquerdo) e em uma região mais alta a direita, próximo apêndice cecal e no diafragma direito. Alguns estudos em autópsias e fetos do sexo feminino já mostraram endometriose em bebês do sexo feminino, demonstrando esse padrão embriológico e talvez uma prevalência muito maior da doença do que a que conhecemos hoje10. Deveríamos na verdade deixar de chamar de “focos de endometriose”, pois isso minimiza a doença e seus efeitos sobre a vida e qualidade de vida das portadoras. Ela está muito mais para uma mancha infiltrativa do que um mero foco.
E o que isso importa para o tratamento?
Tudo isso determina que o tratamento clínico não é capaz de mudar a presença do endométrio no permeio das camadas profundas ou fascias da pelve. Os tratamentos hormonais apenas levam a amenorreia e estabilizam as “manchas” do endométrio ectópico, diminuindo as consequências dos “hematomas” repetidos, tratando assim somente os sintomas, mas não a doença em si. Por outro lado, o tratamento cirúrgico de excisão é capaz de efetivamente remover esse tecido anormal e todas as consequências dele ao longo histórtia natural da doença. Baseado em um outro conceito extremamente recente e atual, quanto mais cedo e menores são as “manchas” da endometriose, maior será o benefício remoção cirúrgica. Entretanto, precisamos entender que a cirurgia de excisão necessita uma curva de aprendizado longa, da via minimamente invasiva, de profundo conhecimento da anatomia retroperitonial e da experiência do cirurgião, isso por conta da alta morbidade e riscos envolvidos no processo11. Afinal estamos tratando de mulheres jovens, com futuro reprodutivo, e necessitamos remover a doença com o máximo de eficiência e o mínimo de dano ou sequelas. Além de não ser aceitável nos dias atuais múltiplas cirurgias, ou videolaparoscopias diagnósticas em vão.
Por esse motivo que também que a endometriose necessita de um diagnóstico clínico bem feito, que pode ser realizado por qualquer ginecologista, em qualquer nível de atenção, através dos sintomas, desde os mais usuais, como a cólica menstrual, até os mais atípicos como a disquesia menstrual ou o aumento da frequência evacuatória nas menstruações. Associado a um exame ginecológico atento, procurando, por exemplo, pelo desvio do colo do útero para um dos lados, mais comumente à esquerda, associado ao espessamento do colágeno das laterais do colo do útero, ou paramétrios, isso tem alto valor preditivo positivo para endometriose. A paciente com esse diagnóstico deve então ser referenciada ao especialista ou centro de referência12.
Os exames de imagem ajudam muito, mas não devem ser usados para rastreamento puro e simples sem uma análise clínica prévia. Se mal utilizados, eles podem levar a um alto índice de falsos negativos, afinal tanto o mapeamento ultrassonográfico com preparo intestinal, quanto a ressonância magnética encontram-se em pleno amadurecimento pela ciência e pelos serviços de imagem. Eles devem ser usados para guiar o “estadiamento” da doença e guiar uma possível intervenção cirúrgica. Além disso, não é mais admitível se descobrir onde a endometriose está somente durante o ato operatório13.
O tratamento de controle dos sintomas, como é chamado o tratamento clínico hoje, deve ser oferecido a pacientes que não desejam gestar, pois eles não aumentam as taxas de fertilidade das portadoras. E no caso da tentativa do tratamento medicamentoso, deve-se ter em mente que qualquer forma que leve a amenorreia é válido, desde que os efeitos colaterais sejam aceitáveis e toleráveis. Os anticoncepcionais orais combinados podem ser utilizados, já que muitas vezes estabilizam melhor o endométrio tópico e o ectópico, em comparação aos de somente progesterona, não sendo o Dionogeste a única opção de tratamento. Os sistemas intra-uterinos de levornogestrel (SIU-LNG) são uma boa opção para controle pós operatório da doença e para pacientes que já gestaram, mas não devem ser indicados para portadoras de endometrioma ovariano, pois mantém a ovulação regular com maiores índices de cistos hemorrágicos14.
Por fim, devemos entender que a endometriose é hoje quase uma sub-espcialidade da ginecologia devido a sua complexidade de abordagem, principalmente cirúrgica. E devemos estimular uma formação formal para isso nos programas de residência médica, principalmente no que tange as técnicas minimamente invasivas, como a laparoscopia e a robótica. O velho capítulo dos livros de ginecologia chamado de “ síndrome da dor pélvica crônica” vem sendo substituído pelos capítulos da neuropelveologia, já reconhecida como especialidade em países da europa, um ramo da ciência responsável por estudar e tratar a neuropatia e a ,dor dos nervos pélvicos principalmente os afetados pela endometriose. Seu pioneiro é o médico franco suíço Dr Marc Possover, responsável pelas primeiras descrições na medicina moderna sobre o funcionamento e tratamento do nervo hipogástrico, que tem a função da sensibilidade vesical e talvez a estrutura anatômica mais afetada pela endometriose, e até então chamado simplesmente de “ligamento úterossacro”15.
Para o ginecologista que não se conforma que exista infertilidade sem causa aparente ou dor pélvica sem explicação, assim como eu, saibam que se há dor, é porque existe um nervo doente. Por isso vale cada segundo de estudo e aprofundamento nesta área, nossas pacientes irão agradecer.
Referências:
- Redwine Was Sampson wrong? Fertil Steril. 2002 Oct;78(4):686-93.
- Batt RE, Smith RA, Buck Louis GM, Martin DC, Chapron C, Koninckx PR, Yeh J. Müllerianosis. Histol Histopathol. 2007 Oct;22(10):1161-6.
- Redwine Endometriosis and autoantibodies. Fertil Steril. 1989 Jun;51(6):1068-9.
- Chiminacio I, Obrzut How to Remove Endometriosis? Removing All Peritoneum from the Pelvic Compartment: En Bloc Peritonectomy, a Demonstration of the Technique. Journal of Minimally Invasive Gynecology. Volume 29, Issue 11, Supplement, 2022, Page S57.
- Redwine DB. ‘Invisible’ microscopic endometriosis: a review. Gynecol Obstet Invest. 2003;55(2):63-7.
- Salmeri N, Gennarelli G, Vanni VS, Ferrari S, Ruffa A, Rovere-Querini P, Pagliardini L, Candiani M, Papaleo Concomitant Autoimmunity in Endometriosis Impairs Endometrium-Embryo Crosstalk at the Implantation Site: A Multicenter Case-Control Study. J Clin Med. 2023 May 19;12(10):3557.
- Casals G, Carrera M, Domínguez JA, Abrão MS, Carmona F. Impact of Surgery for Deep Infiltrative Endometriosis before In Vitro Fertilization: A Systematic Review and Meta-analysis. J Minim Invasive Gynecol. 2021 Jul;28(7):1303-1312.e5.
- Marquardt RM, Kim TH, Shin JH, Jeong JW. Progesterone and Estrogen Signaling in the Endometrium: What Goes Wrong in Endometriosis? Int J Mol Sci. 2019 Aug 5;20(15):3822.
- Batt RE, Yeh Müllerianosis: four developmental (embryonic) mullerian diseases. Reprod Sci. 2013 Sep;20(9):1030-7.
- Signorile PG, Baldi F, Bussani R, Viceconte R, Bulzomi P, D’Armiento M, D’Avino A, Baldi A. Embryologic origin of endometriosis: analysis of 101 human female fetuses. J Cell Physiol. 2012 Apr;227(4):1653-6.
- Chiminacio I, Obrzut C, H Sabadin Posterior Compartment Peritonectomy: Technique Demonstration Journal of Minimally Invasive Gynecology. Volume 29, Issue 11, Supplement, 2022, Page S59.
- Agarwal SK, Chapron C, Giudice LC, Laufer MR, Leyland N, Missmer SA, Singh SS, Taylor Clinical diagnosis of endometriosis: a call to action. Am J Obstet Gynecol. 2019 Apr;220(4):354.e1- 354.e12.
- Lorusso F, Scioscia M, Rubini D, Stabile Ianora AA, Scardigno D, Leuci C, De Ceglie M, Sardaro A, Lucarelli N, Scardapane A. Magnetic resonance imaging for deep infiltrating endometriosis: current concepts, imaging technique and key findings. Insights Imaging. 2021 Jul 22;12(1):105.
- Horne AW, Missmer Pathophysiology, diagnosis, and management of endometriosis. BMJ. 2022 Nov 14;379:e070750.
- Possover M, Andersson KE, Forman A. Neuropelveology: An Emerging Discipline for the Management of Chronic Pelvic Pain. Int Neurourol J. 2017 Dec;21(4):243-246.